最新要聞
最新要聞
2019諾貝爾醫學獎抗癌新招:別讓你的癌症腫瘤「缺氧」!
2019.10.08
癌症怎麼治療,是長壽的現代人非常關心的議題,有一句話是這麼說的:只要你活得夠久,基本上可以100%確定你會罹患癌症。只要你沒有因為別的原因死亡,癌症終究會找上你。
肝臟發現血管瘤會變成癌症嗎?養肝該這樣做!
2019.10.03
在去健檢的時候,如果發現肝臟有一塊陰影,當下的反應可能是「我得肝癌了嗎?」不過也別太緊張,有可能是血管瘤,這時候還是要注意自己的生活習慣,才能保護肝臟。
長期經痛可能是子宮內膜異位 一張表教你選擇檢測方式!
2019.10.03
每個月的月經來的時候,是很多女生的惡夢。痛到倒在床上打滾、冒冷汗、噁心想吐,真的希望不如把子宮拿掉算了。不過如果一直頻繁經痛,就要注意自己是不是有「子宮內膜異位」的問題。
3成乳癌患者不到50歲 口服標靶藥物降低3成死亡率!
2019.10.02
45歲的陳小姐,3年前得知自己罹患乳癌,卻因為無法面對化學治療可能造成的不適症狀,以及化學治療可能伴隨的牙齒毀損的副作用,而拒絕進行化學治療。果然,3年後,她出現癌細胞骨頭以及肝轉移的現象;但她卻對此相當坦然,說比起忍受治療帶來的痛苦,她反而更坦然接受死亡的到來。
小細胞肺癌易復發 化療併用免疫藥物增加3個月存活率!
2019.10.02
肺癌一直是台灣癌症死因的前兩名之一,其中死亡率居高不下的就屬於「小細胞肺癌」,不過目前也發展出新的免疫療法,可以延長3個月的存活率。
2019諾貝爾醫學獎抗癌新招:別讓你的癌症腫瘤「缺氧」!
| 2019諾貝爾醫學獎抗癌新招:別讓你的癌症腫瘤「缺氧」! | ||
| HEHO Health & Hope 原載: HEHO |
||
|
|
|
|
肝臟發現血管瘤會變成癌症嗎?養肝該這樣做!
| 肝臟發現血管瘤會變成癌症嗎?養肝該這樣做! | ||
| HEHO Health & Hope 原載:HEHO |
||
|
|
在去健檢的時候,如果發現肝臟有一塊陰影,當下的反應可能是「我得肝癌了嗎?」不過也別太緊張,有可能是血管瘤,這時候還是要注意自己的生活習慣,才能保護肝臟。
什麼是血管瘤?會變成肝癌嗎? 血管瘤雖然有一個「瘤」字,但其實跟一般認知中的惡性腫瘤不一樣,是屬於良性的腫瘤。可以想像成,血管像吹氣球一樣,在正常的血管上長出了突起。大概每 100 人有 3~5 人會發生,而 30~50 歲的青壯年最容易出現,通常是在健康檢查的看到。 不過目前還找不到血管瘤的真正原因,只能說,有些人的體質就是特別容易長血管瘤。而且血管瘤的型態也不會完全一樣,有些人只會長到 0.5 公分,但有些人也可以長到 20 公分以上的大小,不過大部分是在 5 公分以下;而長一顆跟長多顆的人,大概各佔一半左右。
而肝臟是血流豐富的器官,血管也很多,所以這些長出來的血管瘤如果還很小,只有 1、2 公分,看起來跟肝臟的腫瘤會非常相似;所以如果看到肝臟的陰影,也不一定就是肝臟腫瘤。 不過肝臟那邊長了東西,還是會讓人覺得哪裡怪怪的,但其實血管瘤跟癌症的腫瘤型態是不一樣的,幾乎不可能會變成癌症,只是在長大的過程中,可能會壓迫到肝臟的神經、血管,會覺得右上腹腫腫痛痛的,或是被外力撞擊到,造成血管瘤破裂、大出血,是最危險的事情。 雖然血管瘤基本上是良性的,但上述提到,會有一些誤差的判斷,再加上台灣的肝癌比例很高,所以即使診斷是血管瘤,也建議要定期追蹤,因為肝臟腫瘤只要半年就會有明顯的長大,甚至可以長 4~5 公分以上,但血管瘤可能 2~3 年才會長大 1~4 公分。 建議一開始發現的時候,第3個月追蹤1次,再來是6個月、再來是1年追蹤一次,至少要追蹤3年,才能確認沒有其他的惡性病變。而不少人因為怕血管瘤會癌變,會想要開刀拿掉,但其實手術的風險更高,除非血管瘤已經壓迫到神經、其他器官,造成其他症狀,才需要開刀治療。
飲食、生活可以怎麼調整? 雖然血管瘤是良性的,但還是建議要維持肝臟的健康,才能讓血管瘤處在穩定的狀態,不需要特別處理或治療。建議從飲食、生活作息著手。 飲食 可以多吃含有多醣體、能增加免疫力的食材
中藥
避吃的食物
千萬不能太疲勞,建議11點前睡覺,不要熬夜,因為熬夜會減少肝臟免疫的能力。 而每天最好可以睡到6~9小時,不要太多、也不要太少;假日也避免過度補眠,使得自律神經、內分泌失調,影響肝臟的代謝能力。
|
|
長期經痛可能是子宮內膜異位 一張表教你選擇檢測方式!
| 長期經痛可能是子宮內膜異位 一張表教你選擇檢測方式! | ||
| HEHO Health & Hope 原載:HEHO |
||
|
|
每個月的月經來的時候,是很多女生的惡夢。痛到倒在床上打滾、冒冷汗、噁心想吐,真的希望不如把子宮拿掉算了。不過如果一直頻繁經痛,就要注意自己是不是有「子宮內膜異位」的問題。
子宮內膜跑出子宮 子宮內膜異位聽起來很像什麼異形的名字,但其實是很直觀的病名,就是「子宮內膜換了位置」,沒有長在子宮的「裡面」,反而跑到卵巢、子宮肌肉上,甚至順著淋巴跟血液,跑到腹腔裡面、長在腸道上。 而這些組織不是「長過去」就沒事了,別忘記,子宮內膜每個月都會因為荷爾蒙作用而充血、腫大,然後再剝落、排出體外形成月經,這些長在錯誤地方的內膜也會充血、腫大、剝落、流血,導致肚子非常痛、身體有不正常出血等症狀。 像是有些人的內膜長在輸卵管附近,在剝落的時候,碎片可能就會跑到輸卵管裡,再順著淋巴管跑到血液裡面,最後在鼻孔、支氣管裡面出血,導致月經常常不來,但每個月都會固定流鼻血或咳血、一流就停不下來。也因為子宮內膜可能堵住輸卵管,也有人會因此而不孕。
子宮內膜異位的症狀
子宮內膜異位可能的併發症 而子宮內膜異位雖然無法知道確切的原因,但與荷爾蒙、免疫系統有關。因為內膜長在子宮以外的地方,應該被免疫系統辨認為「外來物」,讓子宮內膜被清除掉,但是免疫系統的感應器卻失靈了,這也讓子宮內膜異位症跟許多婦科癌症有關。
我怎麼知道自己有沒有子宮內膜異位症? 子宮內膜異位的好發族群是25~45歲的女性,尤其是沒有生育過、經痛很嚴重的人,都是高危險群。目前有4種檢測的方式,建議高危險群可以進行檢測,免得子宮內膜異位症惡化,真的影響身體功能。
超音波的檢測雖然方便,但能夠檢出的位置有限,像是輸卵管、腹腔等位置都無法判讀。 CA-125是常用的檢測方式,只需要抽一小管血,進實驗室檢測CA-125的生物標記,方便快速。但是準確率也不高,容易受患者本身的荷爾蒙狀態影響,像是有子宮肌瘤的人就可能被誤診,而且只能在狀況已經很嚴重的時候檢測出來,所以被認為只能做參考。 isoAAT則是一種跟子宮內膜異位有關的特殊血清蛋白,可以知道子宮內膜異位的狀況,甚至追蹤有沒有復發。 腹腔鏡則是確診的手段,因為直接深入子宮內部、清楚看到內膜的狀況,同時也可以直接進行異常地方的切除,但缺點是一方面費用較貴,而且還是有可能傷害到周邊組織,所以也不建議在症狀還不明顯的時候就直接進行手術。 目前的治療手段,除了腹腔鏡手術之外,也有荷爾蒙藥物可以控制症狀,並持續追蹤狀況。建議高風險族群可以做個篩檢,確保身體的健康。 你想要什麼樣的健檢,按>>這裡就知道 參考資料 |
|
3成乳癌患者不到50歲 口服標靶藥物降低3成死亡率!
| 3成乳癌患者不到50歲 口服標靶藥物降低3成死亡率! | ||
| HEHO Health & Hope 原載:HEHO |
||
|
|
45歲的陳小姐,3年前得知自己罹患乳癌,卻因為無法面對化學治療可能造成的不適症狀,以及化學治療可能伴隨的牙齒毀損的副作用,而拒絕進行化學治療。果然,3年後,她出現癌細胞骨頭以及肝轉移的現象;但她卻對此相當坦然,說比起忍受治療帶來的痛苦,她反而更坦然接受死亡的到來。 根據國健署2018年的癌症登記報告顯示,全體乳癌患者中,50歲以下診斷出乳癌比例約為34.4%,相當於每三位乳癌患者就有一位是停經前的年輕乳癌患者,遠高於美國的19%,其中又有5.2%的女性處於乳癌第四期,即晚期乳癌或稱轉移性乳癌。
乳癌治療太難受 病人寧可放棄治療台灣乳房醫學會理事長曾令民提到,值得注意的是,停經前乳癌女性相較於年長女性,更容易診斷出嚴重的腫瘤型態以及淋巴結轉移,但過去治療晚期乳癌的副作用,使得許多婦女拒絕療程,或是因不了解治療方式,而延誤黃金治療期。舉例來說,化療後的嚴重病態感,使患者對生活感到消極無力,像上述提及之停經前乳癌婦女,寧可病情惡化、轉移也不願接受化療。 又或是乳癌患者中的最大群族,荷爾蒙受體為陽性的患者,須持續使用荷爾蒙治療,在停經前晚期乳癌甚至得摘除卵巢,雙管齊下完全阻斷雌性荷爾蒙的產生,進而達到打擊荷爾蒙陽性乳癌細胞的目的。 但摘除卵巢在心理方面會加深乳癌女性的身體殘缺感,在身體方面更是直接進入停經狀態;嚴重失眠、情緒不穩、性器官不適等副作用會讓病患身體及心靈更是飽受煎熬
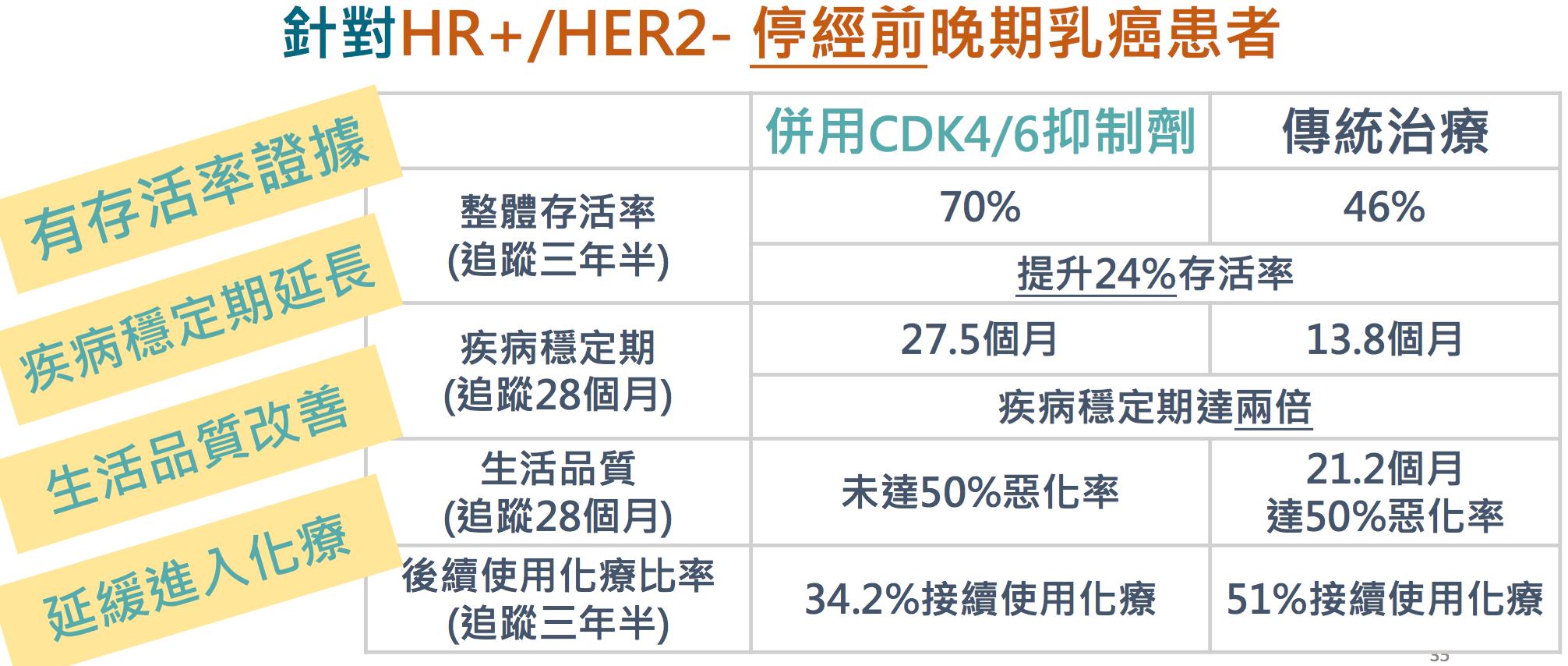
研究指出:CDK4/6抑制劑助降低3成死亡率所幸,美國臨床腫瘤學會(ASCO)年度會議中,指出CDK4/6抑制劑搭配停經針以及荷爾蒙藥物,能大幅延長晚期乳癌病患存活時間、延緩進入化療的時間,也降低近3成死亡率,且副作用趨近於零,還能夠保有原來的生活品質。目前,台灣施打抑制劑屬於自費項目,一個月的治療大約要8-10萬元。
另外,停經針可暫時性抑制卵巢功能,相比於卵巢全切除,兩者不僅治療效果相當,停經針的使用更可以避免病患產生身體殘缺感與立即停經的不適感。
乳癌非絕症!醫界籲及早治療、勇敢抗癌曾令民呼籲,婦女千萬別再因為害怕或擔憂、不敢就醫而耽誤治療;現代醫療進步、治療方式多元,癌症並非絕症,及早諮詢專業醫生建議,乳癌治療有望。 此外,平時也要遠離菸酒等致癌因子、養成規律運動的良好習慣,20歲以後的女性應定期自我檢查,45-69歲婦女應每兩年做一次乳房X光攝影篩檢,有家族病史者則可提早至40歲開始。醫療團隊也會提供全面性的服務,其中包含身心靈的照顧,例如希望小站、癌症資源中心,甚至還能連結到社會資源。
文/林以璿 圖/何宜庭 |
|
小細胞肺癌易復發 化療併用免疫藥物增加3個月存活率!
| 小細胞肺癌易復發 化療併用免疫藥物增加3個月存活率! | ||
| HEHO Health & Hope 原載:HEHO |
||
|
|
肺癌一直是台灣癌症死因的前兩名之一,其中死亡率居高不下的就屬於「小細胞肺癌」,不過目前也發展出新的免疫療法,可以延長3個月的存活率。 小細胞肺癌反應率好、復發率卻高雖然肺癌是台灣癌症死因的前兩名之一,不過有一部分其實是來自「小細胞肺癌」的高死亡率。小細胞肺癌是肺癌中最惡性的型態,大概佔所有肺癌患者的12%左右,癌細胞長得快、轉移也快,大部分的人發現時都已經沒辦法手術切除了。 小細胞肺癌可以簡單分為2期,一種是局限期,一種是擴散期,存活時間可以相差將近一倍,所以早期治療是很重要的。但因為癌細胞生長速度很快,即使診斷時是局限期,還是要做全身性化療,免得有漏掉的癌細胞流竄。 不過小細胞肺癌對化學治療敏感度高達80~90%,有將近一半的患者在做完化療之後,腫瘤會完全消失,所以不管是哪一期的患者都會建議做全身性的化療,再搭配局部的放射治療。
但可怕的是,大部分小細胞肺癌的患者,通常在半年或一年內就復發,第二線化療的反應率跌到30%左右,平均的5年存活率不到5%;擴散型與復發後的患者,存活期中位數大約是10個月左右。 小細胞肺癌的併發症另一個讓小細胞肺癌難治療的原因,是小細胞肺癌會有非常多的併發症,像是靜派栓塞、心包膜積水、造成代謝混亂的庫欣氏症候群,甚至還會在體內產生抗體,攻擊中樞神經系統,造成大腦、小腦的損傷,所以在治療上一直很難有突破的藥物。 新藥物帶來曙光不過對於小細胞肺癌的患者來說,今年是療法大突破的一年。2019年在西班牙巴塞隆那舉辦的「世界肺癌大會」上,公佈了一項第三期臨床研究,高惡性的小細胞肺癌患者在接受免疫治療藥物治療後,可延長3個月的存活期。 進行第一線的化療同時給予免疫治療,可以活化免疫系統,讓癌細胞不容易再復發,這樣的患者中位數存活期可達 13個月,有超過1/3的小細胞肺癌患者甚至達到18個月;而接受標準化療的對照組患者中位數存活期則為10.3個月,只有1/4的患者活到18個月。
發表研究是英國藥廠阿斯特捷利康(AstraZeneca),該藥廠的腫瘤研發執行副總裁何西・巴斯爾卡(José Baselga)表示,事實上在研究中,有超過1/3的小細胞肺癌患者,使用免疫治療合併化療後,存活期達到18個月,這是一個里程碑,醫師可以跟順鉑(cisplatin)或卡鉑(carboplatin)等任一種化療的白金類藥物合併使用。 這項研究是利用單克隆抗體,阻斷PD-L1的「免疫煞車」,讓免疫細胞可以正確的辨識癌細胞,並找到癌細胞攻擊。阿斯特捷利康希望可以嘗試不同的免疫藥物跟化療藥物的組合,找到最有利的治療方向,接下來突破24個月的里程碑。
文/盧映慈 圖/黃玫霖
|
|
基本資料
(請客戶提供相關表格欄位,以下為參考範例)